اطلاعات عمومی در مورد لنفوم غیر هوچکین
لنفوم غیر هوچکین نوعی سرطان است که در سیستم لنفاوی ایجاد می شود. سیستم لنفاوی بخشی از سیستم ایمنی است. این به محافظت از بدن در برابر عفونت و بیماری کمک می کند.
لنفوم غیر هوچکین می تواند تهاجمی یا غیر تهاجمی باشد.
سن بالاتر، مرد بودن و داشتن سیستم ایمنی ضعیف می تواند خطر ابتلا به لنفوم غیر هوچکین را افزایش دهد.
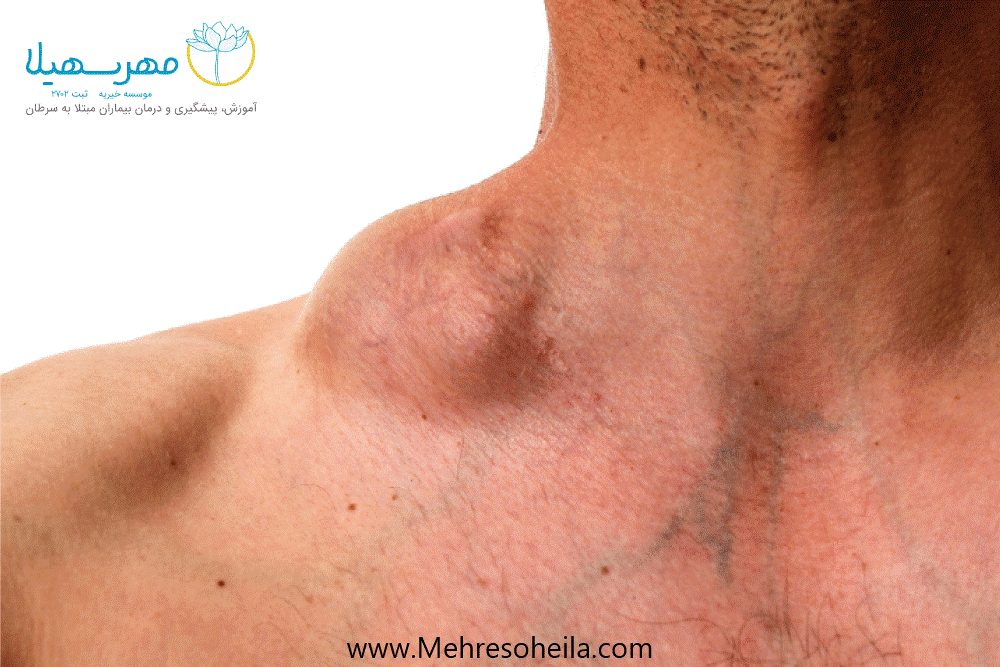
علائم و نشانه های لنفوم غیر هوچکین شامل تورم غدد لنفاوی، تب، تعریق شبانه، کاهش وزن و خستگی است.
آزمایش هایی که سیستم لنفاوی و سایر قسمت های بدن را بررسی می کنند برای تشخیص و مرحله بندی لنفوم غیر هوچکین استفاده می شوند.
عوامل خاصی بر پیش آگهی (احتمال بهبودی) و گزینه های درمانی تأثیر می گذارند.
سیستم لنفاوی
لنف
مایع بی رنگ و آبکی که از طریق عروق لنفاوی عبور می کند و لنفوسیت ها (گلبول های سفید خون) را حمل می کند. سه نوع لنفوسیت وجود دارد:
لنفوسیت های B که برای کمک به مبارزه با عفونت آنتی بادی می سازند. سلول های B نیز نامیده می شود. بیشتر انواع لنفوم غیر هوچکین در لنفوسیت های B شروع می شود.
لنفوسیت های T که به لنفوسیت های B کمک می کنند آنتی بادی هایی را بسازند که به مبارزه با عفونت کمک می کند. سلول های T نیز نامیده می شود.
سلول های کشنده طبیعی که به سلول های سرطانی و ویروس ها حمله می کنند. سلول های NK نیز نامیده می شود.
عروق لنفاوی
شبکه ای از لوله های نازک که لنف را از قسمت های مختلف بدن جمع آوری کرده و به جریان خون باز می گرداند.
غدد لنفاوی
ساختارهای کوچک لوبیایی شکل که لنف را فیلتر کرده و گلبول های سفید خون را ذخیره می کند که به مبارزه با عفونت و بیماری کمک می کند.
گره های لنفاوی در امتداد شبکه ای از عروق لنفاوی در سراسر بدن یافت می شوند. گروه هایی از غدد لنفاوی در گردن، زیر بغل، مدیاستن، شکم، لگن و کشاله ران یافت می شوند.
طحال
اندامی که لنفوسیت ها را می سازد، گلبول های قرمز و لنفوسیت ها را ذخیره می کند، خون را فیلتر می کند و سلول های قدیمی خون را از بین می برد. طحال در سمت چپ شکم نزدیک معده قرار دارد.
تیموس
اندامی که در آن لنفوسیت های T بالغ و تکثیر می شوند. تیموس در قفسه سینه پشت استخوان سینه قرار دارد.
لوزه ها
دو توده کوچک از بافت لنفاوی در پشت گلو. در هر طرف گلو یک لوزه وجود دارد.
مغز استخوان
بافت نرم و اسفنجی در مرکز برخی از استخوانها، مانند استخوان لگن و سینه. گلبول های سفید، گلبول های قرمز و پلاکت ها در مغز استخوان ساخته می شوند.
بافت لنفاوی در سایر قسمت های بدن مانند پوشش دستگاه گوارش، برونش و پوست نیز یافت می شود.
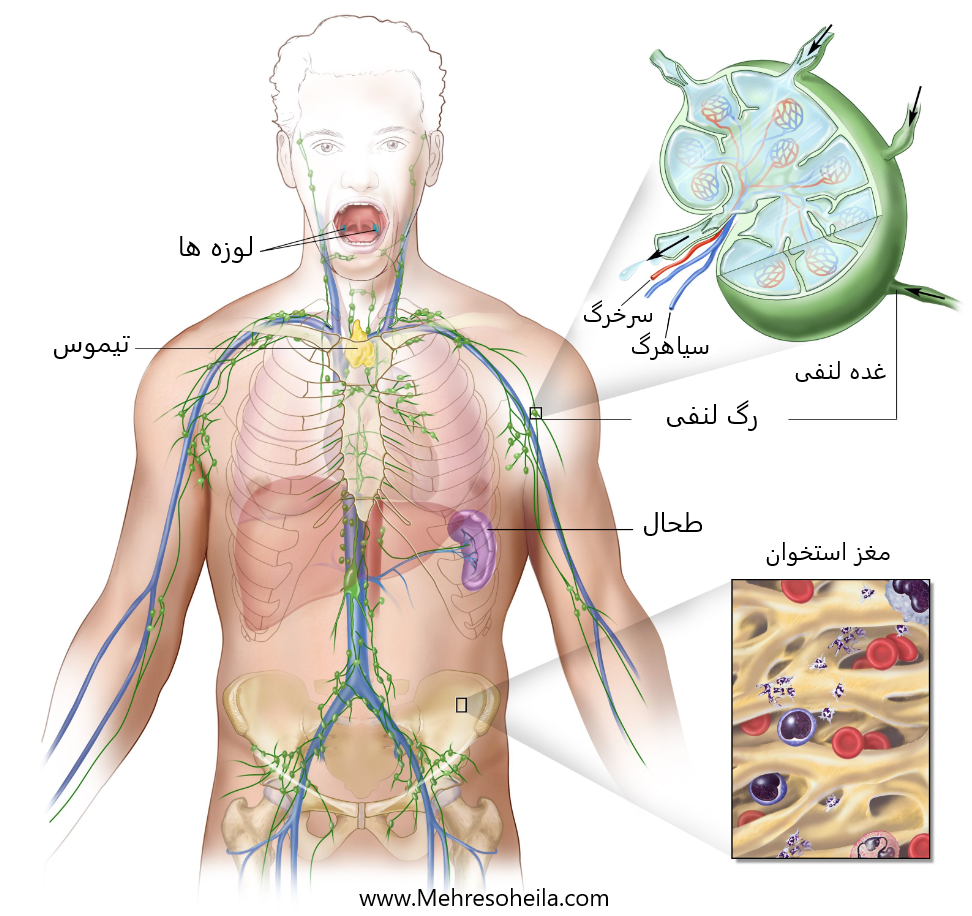
آناتومی سیستم لنفاوی، رگهای لنفاوی و اندامهای لنفاوی شامل غدد لنفاوی، لوزهها، تیموس، طحال و مغز استخوان را نشان میدهد. لنف (مایع شفاف) و لنفوسیت ها از طریق عروق لنفاوی و به غدد لنفاوی حرکت می کنند که در آن لنفوسیت ها مواد مضر را از بین می برند. لنف از طریق سیاهرگ بزرگ نزدیک قلب وارد خون می شود.
انواع لنفوم غیر هوچکین
لنفوم غیر هوچکین با سرعت های متفاوتی رشد و گسترش می یابد و می تواند تهاجمی یا غیر تهاجمی باشد. لنفوم غیر متهاجم تمایل به رشد و گسترش آهسته دارد و علائم و نشانههای کمی دارد. لنفوم تهاجمی به سرعت رشد می کند و گسترش می یابد و علائم و نشانه هایی دارد که می تواند شدید باشد. درمانهای لنفوم بیحال و تهاجمی متفاوت است.
لنفومهای غیر هوچکین غیر تهاجمی
- لنفوم فولیکولار.
- لنفوم لنفوپلاسمی.
- لنفوم ناحیه حاشیه ای. این نوع لنفوم غیر هوچکین در لنفوسیت های B در بخشی از بافت لنفاوی به نام ناحیه حاشیه ای شروع می شود.
پیش آگهی ممکن است برای بیماران 70 ساله یا مسن تر، مبتلایان به مرحله III یا مرحله IV بیماری و کسانی که سطح لاکتات دهیدروژناز (LDH) بالایی دارند بدتر باشد. پنج نوع مختلف لنفوم ناحیه حاشیه ای وجود دارد.
آنها بر اساس نوع بافتی که در آن لنفوم تشکیل شده است گروه بندی می شوند:
- لنفوم ناحیه حاشیه گرهی.
- لنفوم بافت لنفاوی مرتبط با مخاط معده (MALT).
- لنفوم MALT خارج معده.
- لنفوم مدیترانه ای شکمی.
- لنفوم ناحیه حاشیه ای طحال.
- لنفوم سلول بزرگ آناپلاستیک اولیه پوستی.
لنفوم غیر هوچکین تهاجمی
- لنفوم منتشر سلول B.
- لنفوم سلول B بزرگ مدیاستن اولیه.
- لنفوم سلول بزرگ فولیکولی.
- لنفوم سلول بزرگ آناپلاستیک. دو نوع لنفوم سلول بزرگ آناپلاستیک وجود دارد:
- لنفوم سلول بزرگ آناپلاستیک پوستی.
- لنفوم سلول بزرگ آناپلاستیک سیستمیک.
- لنفوم سلول NK/T خارج گرهی.
- گرانولوماتوز لنفوماتوئید.
- لنفوم سلول T Angioimmunoblastic.
- لنفوم سلول T محیطی. لنفوم سلول T محیطی در لنفوسیت های T بالغ شروع می شود. این نوع لنفوسیت T در غده تیموس بالغ می شود و به سایر نقاط لنفاوی بدن مانند غدد لنفاوی، مغز استخوان و طحال می رود. سه زیر گروه از لنفوم سلول T محیطی وجود دارد:
- لنفوم سلول T کبدی.
- لنفوم سلول T شبه پانیکولیت زیر جلدی.
- لنفوم سلول T روده ای از نوع انتروپاتی.
- لنفوم سلول B بزرگ داخل عروقی.
- لنفوم بورکیت.
- لنفوم لنفوبلاستیک.
- لوسمی/لنفوم سلول T.
- لنفوم سلول گوشته.
- اختلال لنفوپرولیفراتیو پس از پیوند.
- لنفوم هیستیوسیتی
- لنفوم افیوژن
- لنفوم پلاسمابلاستیک.
عوامل خطر
هر چیزی که احتمال ابتلای فرد به بیماری را افزایش دهد، عامل خطر نامیده می شود. هر فردی که یک یا چند مورد از این عوامل خطر را داشته باشد، به لنفوم غیر هوچکین مبتلا نمیشود و ممکن است در افرادی که هیچ فاکتور خطر شناخته شدهای ندارند، ایجاد شود. اگر فکر می کنید در معرض خطر هستید با پزشک خود صحبت کنید.
این و سایر عوامل خطر ممکن است خطر ابتلا به انواع خاصی از لنفوم غیر هوچکین را افزایش دهند:
- افزایش سن(میانسالی)، مرد یا سفید بودن.
- داشتن یکی از شرایط پزشکی زیر که باعث تضعیف سیستم ایمنی می شود:
- یک اختلال ایمنی ارثی (مانند هیپوگاماگلوبولینمی یا سندرم Wiskott-Aldrich).
- یک بیماری خودایمنی (مانند آرتریت روماتوئید، پسوریازیس یا سندرم شوگرن).
- HIV/AIDS.
- ویروس T-لنفوتروف انسانی نوع I یا عفونت ویروس اپشتین بار.
- عفونت هلیکوباکتر پیلوری
- مصرف داروهای سرکوب کننده سیستم ایمنی پس از پیوند عضو.
علائم
علائم و نشانه های لنفوم غیر هوچکین شامل تورم غدد لنفاوی، تب، تعریق شبانه، کاهش وزن و خستگی است.
این علائم و نشانه ها ممکن است ناشی از لنفوم غیر هوچکین یا سایر شرایط باشد. در صورت داشتن هر یک از موارد زیر با پزشک خود مشورت کنید:
- تورم در غدد لنفاوی در گردن، زیر بغل، کشاله ران یا معده.
- تب بدون دلیل مشخص
- عرق شبانه خیس کننده.
- احساس خستگی بسیار.
- کاهش وزن بدون دلیل مشخص
- بثورات پوستی یا خارش پوست.
- درد در قفسه سینه، شکم یا استخوان ها بدون دلیل شناخته شده.
- هنگامی که تب، تعریق شبانه و کاهش وزن با هم اتفاق می افتد، این گروه از علائم را علائم B می نامند.
سایر علائم و نشانه های لنفوم غیر هوچکین ممکن است رخ دهد و به موارد زیر بستگی دارد:
- جایی که سرطان در بدن شکل می گیرد.
- اندازه تومور.
- تومور چقدر سریع رشد می کند
آزمایشات
آزمایش هایی که سیستم لنفاوی و سایر قسمت های بدن را بررسی می کنند برای تشخیص و مرحله بندی لنفوم غیر هوچکین استفاده می شوند.
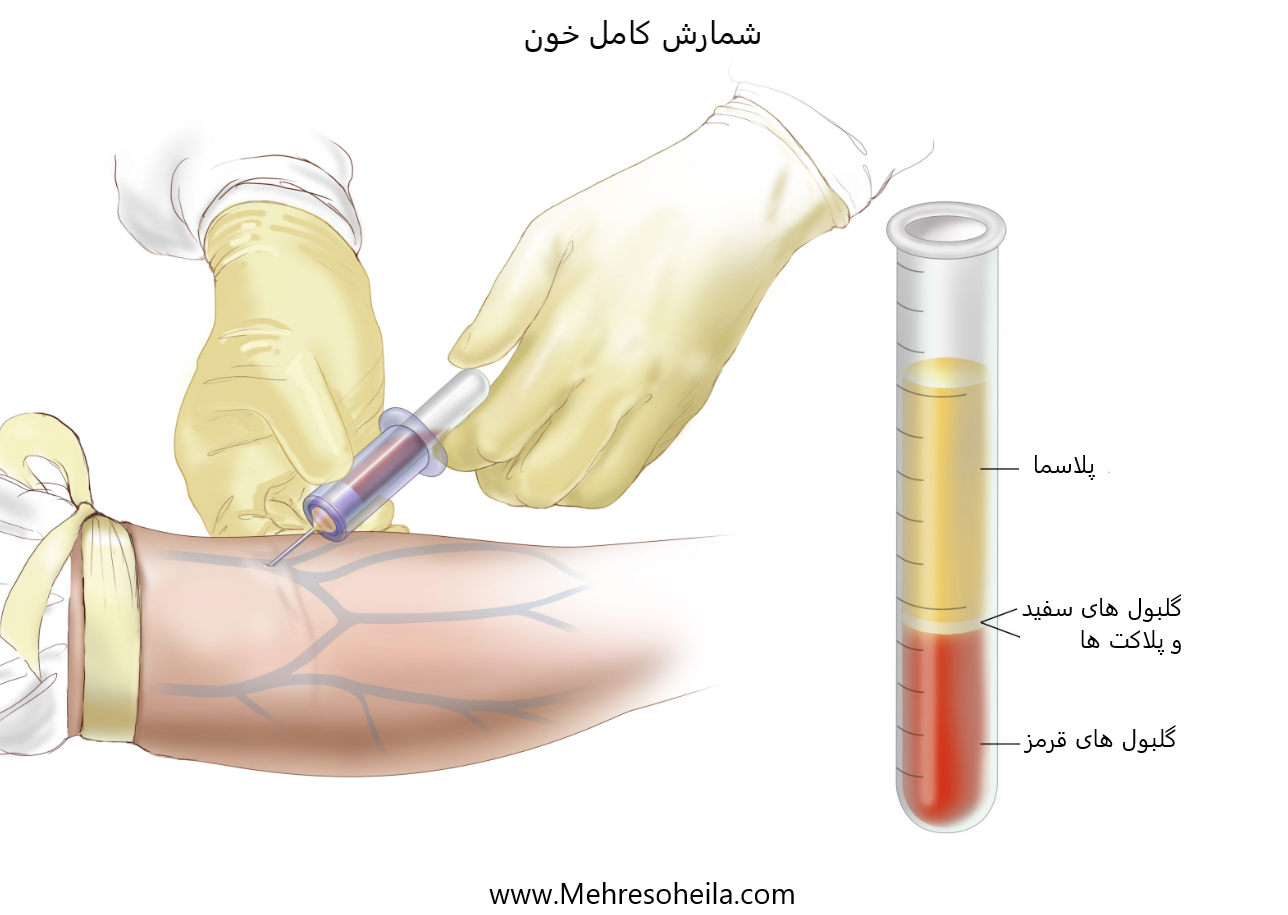
شمارش کامل خون (CBC). خون با وارد کردن یک سوزن در ورید و اجازه دادن به خون در یک لوله جمع آوری می شود. نمونه خون به آزمایشگاه فرستاده می شود و گلبول های قرمز، گلبول های سفید و پلاکت ها شمارش می شود. CBC برای آزمایش، تشخیص و نظارت بر بسیاری از شرایط مختلف استفاده می شود.
- شمارش کامل خون (CBC): روشی که در آن نمونه خون گرفته می شود
و از نظر موارد زیر بررسی می شود:
- تعداد گلبول های قرمز، گلبول های سفید و پلاکت ها.
- مقدار هموگلوبین (پروتئینی که اکسیژن را حمل می کند) در گلبول های قرمز خون.
- بخشی از نمونه از گلبول های قرمز تشکیل شده است.
- مطالعات شیمی خون
- آزمایش LDH
- آزمایش هپاتیت B و هپاتیت C
- آزمایش HIV
- سی تی اسکن (CAT scan)
- اسکن PET (اسکن توموگرافی گسیل پوزیترون)
- آسپیراسیون و بیوپسی مغز استخوان
- بیوپسی غدد لنفاوی: برداشتن تمام یا بخشی از غدد لنفاوی. یک آسیب شناس بافت را زیر میکروسکوپ می بیند تا سلول های سرطانی را بررسی کند.
یکی از انواع بیوپسی زیر ممکن است انجام شود:
- بیوپسی اکسیزیونال: برداشتن کل غدد لنفاوی.
- بیوپسی برشی: برداشتن بخشی از غدد لنفاوی.
- بیوپسی هسته: برداشتن بخشی از غدد لنفاوی با استفاده از یک سوزن پهن.
در صورت یافتن سرطان، آزمایشهای زیر ممکن است برای مطالعه سلولهای سرطانی انجام شود:
- ایمونوهیستوشیمی
- تجزیه و تحلیل سیتوژنتیک
- ایمونوفنوتایپینگ
- FISH (هیبریداسیون فلورسانس درجا)
پیش آگهی
عوامل خاصی بر پیش آگهی (احتمال بهبودی) و گزینه های درمانی تأثیر می گذارند.
پیش آگهی و گزینه های درمانی به موارد زیر بستگی دارد:
- علائم و نشانه های بیمار، از جمله اینکه آیا آنها علائم B را دارند یا نه (تب بدون دلیل مشخص، کاهش وزن بدون دلیل مشخص، یا تعریق شبانه خیس کننده).
- مرحله سرطان (اندازه تومورهای سرطانی و اینکه آیا سرطان به سایر نقاط بدن یا غدد لنفاوی گسترش یافته است).
- نوع لنفوم غیر هوچکین
- مقدار لاکتات دهیدروژناز (LDH) در خون.
- اینکه آیا تغییرات خاصی در ژن ها وجود دارد یا خیر.
- سن، جنس و سلامت عمومی بیمار.
- چه لنفوم به تازگی تشخیص داده شده باشد، چه در طول درمان به رشد خود ادامه دهد یا عود کرده باشد (عود کند).
مراحل لنفوم غیر هوچکین
پس از تشخیص لنفوم غیر هوچکین، آزمایشهایی انجام میشود تا مشخص شود سلولهای سرطانی در سیستم لنفاوی یا سایر قسمتهای بدن گسترش یافتهاند یا خیر.
سه راه برای گسترش سرطان در بدن وجود دارد.
مراحل زیر برای لنفوم غیر هوچکین استفاده می شود:
- مرحله I
- مرحله دوم
- مرحله III
- مرحله IV
لنفومهای غیر هوچکین ممکن است بر اساس اینکه سرطان تهاجمی یا غیر تهاجمی است، غدد لنفاوی آسیبدیده در کنار یکدیگر در بدن قرار دارند و اینکه سرطان به تازگی تشخیص داده شده یا عودکننده است، برای درمان گروهبندی میشوند.
لنفوم غیر هوچکین پس از درمان می تواند عود کند (عود کند).
پس از تشخیص لنفوم غیر هوچکین، آزمایشهایی انجام میشود تا مشخص شود سلولهای سرطانی در سیستم لنفاوی یا سایر قسمتهای بدن گسترش یافتهاند یا خیر.
فرآیندی که برای کشف نوع سرطان و گسترش سلول های سرطانی در سیستم لنفاوی یا سایر قسمت های بدن استفاده می شود مرحله بندی نامیده می شود.
اطلاعات جمع آوری شده از مراحل مرحله بندی مرحله بیماری را تعیین می کند. دانستن مرحله بیماری برای برنامه ریزی درمان مهم است. نتایج آزمایش ها و روش های انجام شده برای تشخیص لنفوم غیر هوچکین برای کمک به تصمیم گیری در مورد درمان استفاده می شود.
آزمایشها و روشهای زیر نیز ممکن است در فرآیند مرحلهبندی استفاده شوند:
MRI (تصویربرداری تشدید مغناطیسی) با گادولینیوم:
روشی که از آهنربا، امواج رادیویی و کامپیوتر برای تهیه مجموعهای از تصاویر دقیق از نواحی داخل بدن مانند مغز و نخاع استفاده میکند. ماده ای به نام گادولینیوم از طریق ورید به بیمار تزریق می شود. گادولینیوم در اطراف سلول های سرطانی جمع می شود بنابراین آنها در تصویر روشن تر نشان داده می شوند. این روش تصویربرداری تشدید مغناطیسی هسته ای (NMRI) نیز نامیده می شود.
پانکچر کمری:
روشی که برای جمع آوری مایع مغزی نخاعی (CSF) از ستون فقرات استفاده می شود. این کار با قرار دادن یک سوزن بین دو استخوان در ستون فقرات و داخل CSF اطراف نخاع و برداشتن نمونهای از مایع انجام میشود. نمونه CSF زیر میکروسکوپ برای علائم گسترش سرطان به مغز و نخاع بررسی می شود. به این روش LP یا تپ ستون فقرات نیز گفته می شود.
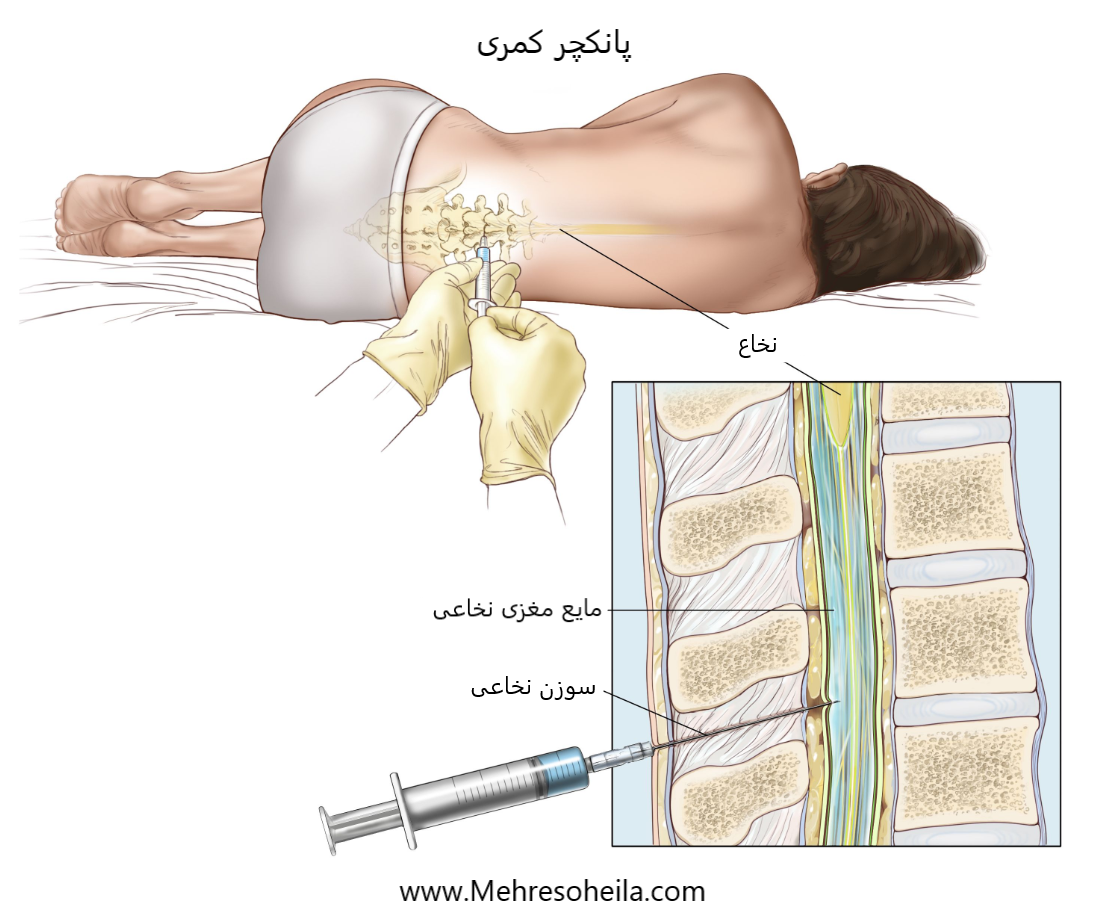
یک بیمار در وضعیت فر شده روی میز دراز کشیده است. پس از بی حس شدن یک ناحیه کوچک در قسمت پایین کمر، یک سوزن نخاعی (سوزن بلند و نازک) به قسمت پایین ستون فقرات وارد می شود تا مایع مغزی نخاعی (CSF، نشان داده شده به رنگ آبی) خارج شود. مایع ممکن است برای آزمایش به آزمایشگاه فرستاده شود.
گسترش سرطان
سه راه برای گسترش سرطان در بدن وجود دارد.
سرطان می تواند از طریق بافت، سیستم لنفاوی و خون پخش شود:
- بافت. سرطان از جایی که شروع شد با رشد به مناطق مجاور گسترش می یابد.
- سیستم لنفاوی. سرطان از جایی که شروع شد با ورود به سیستم لنفاوی گسترش می یابد. سرطان از طریق عروق لنفاوی به سایر قسمت های بدن می رود.
- خون. سرطان از جایی که شروع شد با ورود به خون گسترش می یابد. سرطان از طریق رگ های خونی به سایر قسمت های بدن می رود.
بررسی اجمالی گزینه های درمان
انواع مختلفی از درمان برای بیماران مبتلا به لنفوم غیر هوچکین وجود دارد.
بیماران مبتلا به لنفوم غیر هوچکین باید درمان خود را توسط تیمی از ارائه دهندگان مراقبت های بهداشتی که در درمان لنفوم متخصص هستند، برنامه ریزی کنند.
درمان لنفوم غیر هوچکین ممکن است عوارض جانبی ایجاد کند.
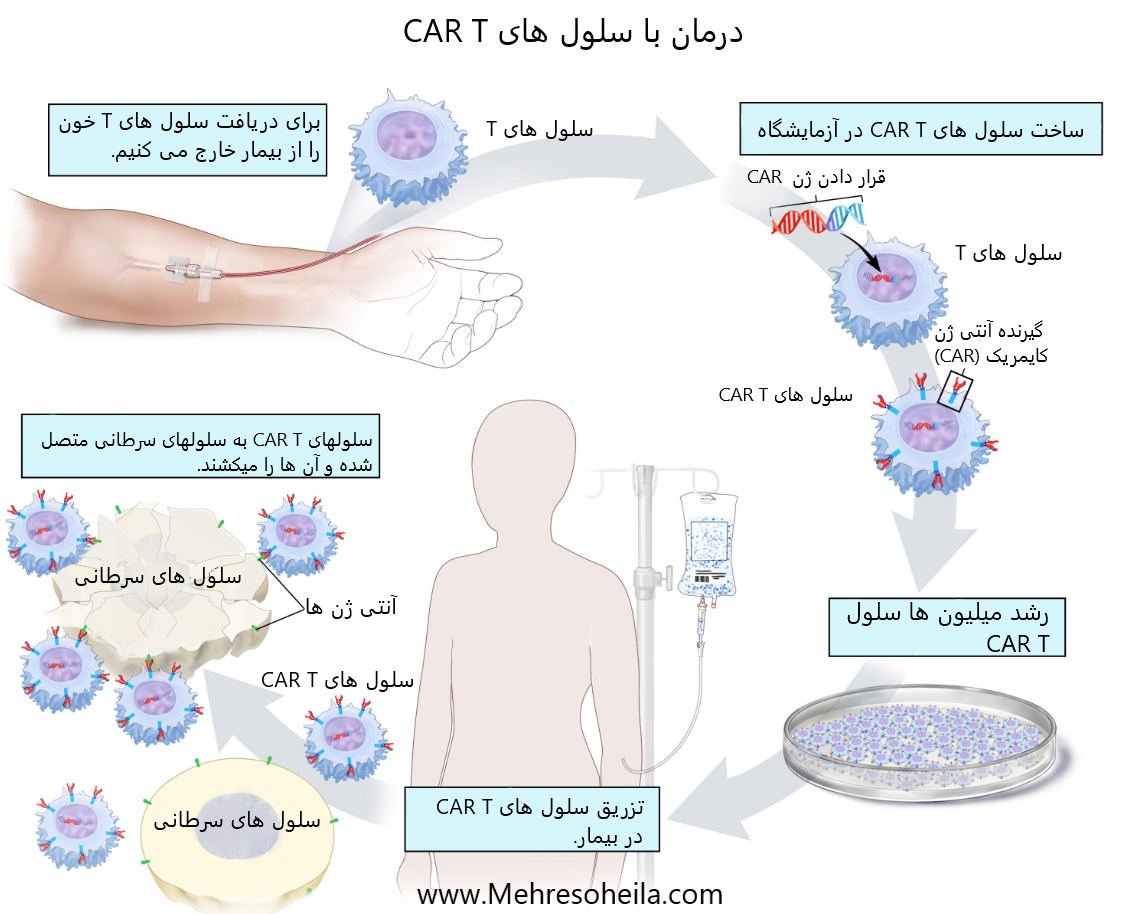
درمان با سلول های T CAR نوعی درمان که در آن سلولهای T بیمار (نوعی سلول ایمنی) در آزمایشگاه تغییر میکنند تا به سلولهای سرطانی متصل شوند و آنها را از بین ببرند. خون از ورید بازوی بیمار از طریق یک لوله به دستگاه آفرزیس (که نشان داده نشده است) جریان می یابد، که گلبول های سفید خون از جمله سلول های T را حذف می کند و بقیه خون را به بیمار می فرستد. سپس، ژن یک گیرنده ویژه به نام گیرنده آنتی ژن کایمریک (CAR) به سلول های T در آزمایشگاه وارد می شود. میلیونها سلول CAR T در آزمایشگاه رشد میکنند و سپس با تزریق به بیمار داده میشوند. سلول های CAR T می توانند به آنتی ژن روی سلول های سرطانی متصل شده و آنها را از بین ببرند.
انواع درمان زیر استفاده می شود:
- پرتو درمانی
- شیمی درمانی
- ایمونوتراپی
- درمان هدفمند
- پلاسمافرزیس
- انتظار مراقب
- آنتی بیوتیک درمانی
- عمل جراحی
- پیوند سلول های بنیادی
- انواع جدیدی از درمان در آزمایشات بالینی در حال آزمایش هستند.
- واکسن درمانی
ممکن است بیماران بخواهند در مورد شرکت در یک کارآزمایی بالینی فکر کنند.
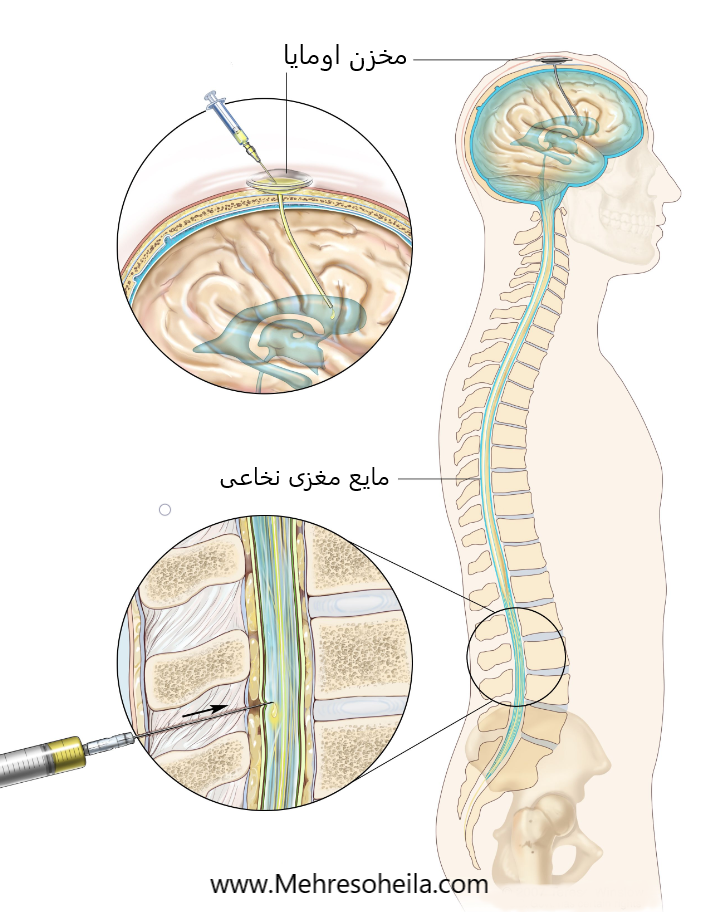
شیمی درمانی داخل نخاعی داروهای ضد سرطان در فضای داخل نخاعی، فضایی است که مایع مغزی نخاعی (CSF، با رنگ آبی نشان داده شده) را نگه می دارد، تزریق می شود. دو روش مختلف برای این کار وجود دارد. یک راه، که در قسمت بالای شکل نشان داده شده است، تزریق دارو به مخزن اومایا است (محفظه ای گنبدی شکل که در حین جراحی زیر پوست سر قرار می گیرد؛ داروها را در حالی که از طریق یک لوله کوچک به مغز جریان می یابد، نگه می دارد. ). راه دیگر، که در قسمت پایین شکل نشان داده شده است، تزریق مستقیم داروها به CSF در قسمت پایین ستون فقرات، پس از بی حس شدن ناحیه کوچکی در قسمت پایین کمر است.
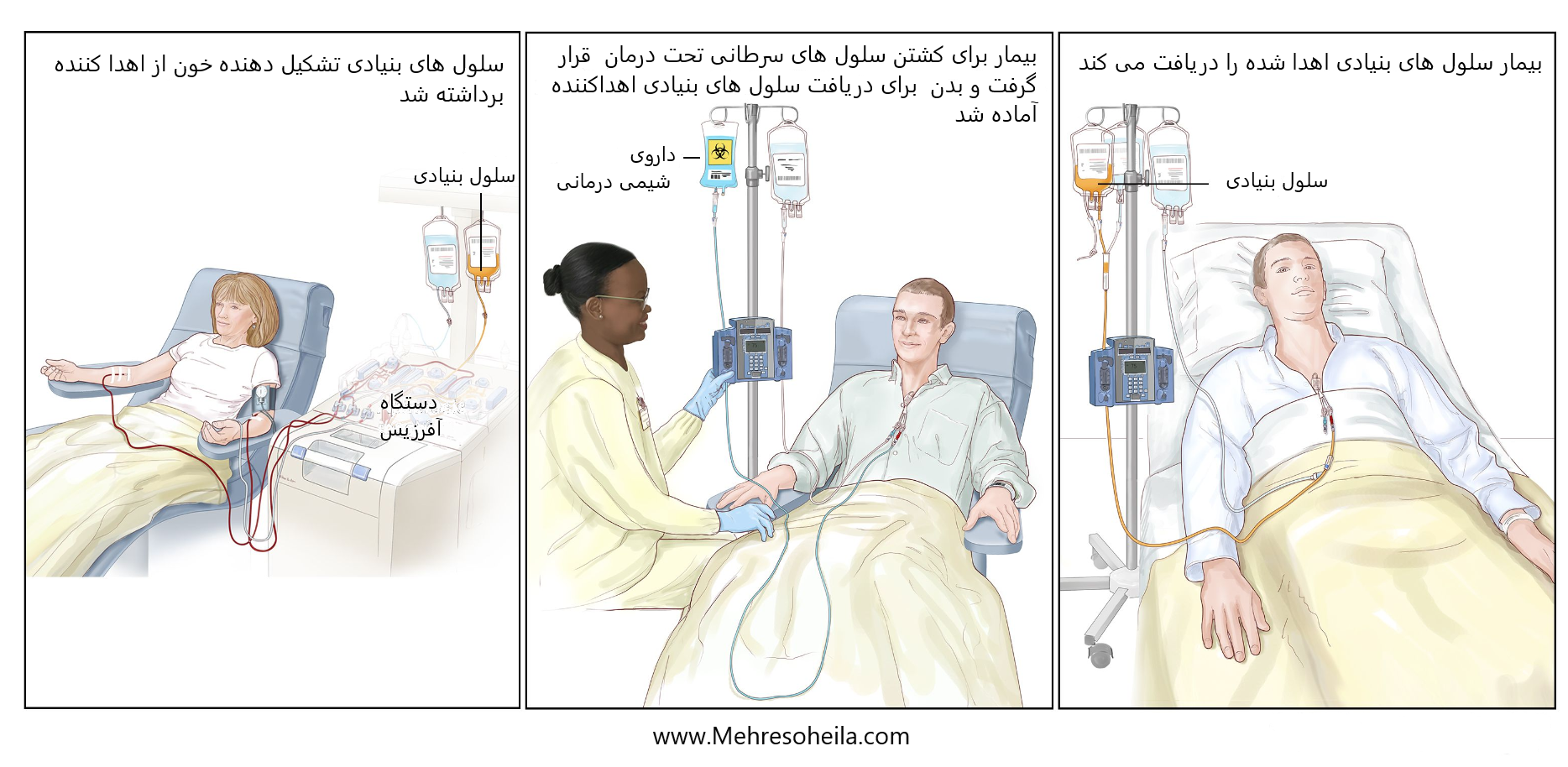
پیوند سلول های بنیادی اهدا کننده. (مرحله 1): چهار تا پنج روز قبل از جمع آوری سلول های بنیادی اهداکننده، اهداکننده دارویی برای افزایش تعداد سلول های بنیادی در گردش در جریان خون دریافت می کند (نمایش داده نشده است). سپس سلولهای بنیادی خونساز از طریق یک سیاهرگ بزرگ در بازوی اهداکننده جمعآوری میشوند. خون از طریق دستگاه آفرزیس جریان می یابد که سلول های بنیادی را حذف می کند. بقیه خون از طریق ورید بازوی دیگر به اهدا کننده بازگردانده می شود. (مرحله 2): بیمار برای کشتن سلول های سرطانی و آماده سازی بدن خود برای سلول های بنیادی اهداکننده شیمی درمانی دریافت می کند. بیمار ممکن است پرتودرمانی نیز دریافت کند (نشان داده نشده). (مرحله 3): بیمار انفوزیون سلول های بنیادی دهنده را دریافت می کند.