سرطان آنتومتر نوعی سرطان رحم است که از پوشش داخلی رحم شروع میشود و این پوشش آنتومتر نامیده میشود. طبق گزارش موسسه ملی سرطان (NCI)، تقریبا از هر ۱۰۰ زن، ۳ نفر در مقطعی از زندگی خود به سرطان رحم مبتلا میشوند. بیش از ۸۰ درصد از افراد مبتلا به سرطان رحم پس از دریافت تشخیص به مدت ۵ سال یا بیشتر زنده میمانند. اگر قصد دارید درباره سرطان رحم اطلاعات کافی داشته باشد، این مطلب مناسب شماست. اطلاعات اولیه تشخیص زودهنگام و احتمال بهبودی را افزایش میدهد.
علائم سرطان رحم چیست؟
یکی از شایعترین علائم سرطان رحم خونریزی غیر طبیعی واژن است. این علائم میتواند شامل موارد زیر باشد:
- تغییرات در طول یا سنگینی دورههای قاعدگی
- خونریزی واژینال یا لکه بینی بین دورههای قاعدگی
- خونریزی واژن بعد از یائسگی
سایر علائم سرطان رحم عبارتند از:
- ترشحات آبکی یا خونی از واژن
- درد در ناحیه تحتانی شکم یا لگن
- درد هنگام رابطه جنسی
- کاهش وزن ناخواسته
اگر هر یک از این علائم سرطان رحم را تجربه کردید، با پزشک متخصص قرار ملاقات بگذارید. این علائم لزوما نشانه یک بیماری جدی نیستند، اما مهم است که آنها را بررسی کنید. خونریزی غیرطبیعی واژن میتواند ناشی از یائسگی یا سایر شرایط غیر سرطانی باشد. اما در برخی موارد، علائم سرطان رحم یا انواع دیگر سرطان زنان است. پزشک میتواند به شما در شناسایی علت علائم سرطان رحم کمک کند و در صورت نیاز درمان مناسب را توصیه کند.
چه چیزی باعث سرطان رحم می شود؟
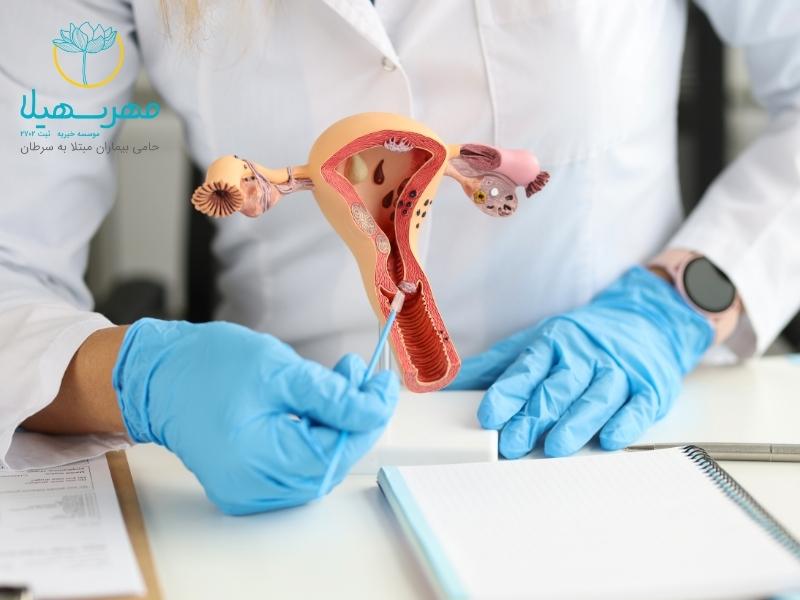
اگر تغییرات ژنتیکی خاصی در سلولهای رحم رخ دهد، تبدیل به سرطان میشوند. آن سلولهای سرطانی به سرعت رشد میکنند و تومور را تشکیل میدهند. دانشمندان هنوز در حال بررسی تغییراتی هستند که باعث میشود سلولهای طبیعی رحم به سلولهای سرطانی تبدیل شوند.
عوامل خطر سرطان رحم چیست؟
خطر ابتلا به سرطان رحم با افزایش سن افزایش مییابد. NCI گزارش میدهد که اکثر موارد سرطان رحم در سنین ۴۵ تا ۷۴ سالگی تشخیص داده میشود. چندین عامل خطر دیگر نیز ممکن است خطر سرطان رحم را افزایش دهند، از جمله موارد زیر:
- تغییرات در سطح هورمون های جنسی
- شرایط پزشکی خاص
- سابقه خانوادگی سرطان
- زندگی با چاقی
سطوح هورمونی
استروژن و پروژسترون هورمونهای جنسی زنانه هستند که بر سلامت رحم شما تأثیر میگذارند. اگر تعادل این هورمونها به سمت افزایش سطح استروژن تغییر کند، میتواند خطر ابتلا به سرطان رحم را افزایش دهد. جنبههای خاصی از سابقه پزشکی شما میتواند بر سطح هورمون جنسی و خطر ابتلا به سرطان رحم تأثیر بگذارد، از جمله موارد زیر:
- سالهای قاعدگی: هر چه دورههای قاعدگی بیشتر در زندگی خود داشته باشید، بدن شما بیشتر در معرض استروژن قرار میگیرد. اگر اولین قاعدگی خود را قبل از ۱۲ سالگی شروع کردهاید یا در اواخر زندگی یائسه شدهاید، ممکن است در معرض خطر ابتلا به سرطان رحم باشید.
- سابقه بارداری: در دوران بارداری، تعادل هورمونها به سمت پروژسترون تغییر میکند. اگر هرگز باردار نشدهاید، شانس شما برای ابتلا به سرطان رحم افزایش مییابد. این امر به ویژه اگر به دلیل مشکلات ناباروری قادر به باردار شدن نباشید، صادق است.
- سندرم تخمدان پلی کیستیک (PCOS): در این اختلال هورمونی، سطح استروژن بالا و سطح پروژسترون به طور غیرعادی پایین است. اگر سابقه PCOS دارید، احتمال ابتلا به سرطان رحم افزایش مییابد.
- تومورهای سلولی گرانولوزا: تومورهای سلولی گرانولوزا نوعی تومور تخمدان هستند که استروژن آزاد میکنند. اگر یکی از این تومورها را داشته اید، خطر ابتلا به سرطان رحم را افزایش میدهد.
همچنین برخی از انواع داروها میتوانند تعادل استروژن و پروژسترون را در بدن شما تغییر دهند، از جمله موارد زیر:
- درمان جایگزینی استروژن (ERT): گاهی اوقات از ERT برای درمان علائم یائسگی استفاده میشود. برخلاف سایر انواع درمان جایگزینی هورمون (HRT) که ترکیبی از استروژن و پروژسترون (پروژسترون) است، ERT به تنهایی از استروژن استفاده میکند و ممکن است خطر ابتلا به سرطان رحم را افزایش دهد.
- تاموکسیفن: این دارو برای کمک به پیشگیری و درمان انواع خاصی از سرطان سینه استفاده میشود. این موضوع میتواند مانند استروژن در رحم شما عمل کند و ممکن است خطر سرطان رحم را افزایش دهد.
- قرصهای ضد بارداری خوراکی (قرصهای ضد بارداری): مصرف قرصهای ضد بارداری خطر ابتلا به سرطان رحم را کاهش میدهد. هرچه بیشتر آنها را مصرف کنید، خطر ابتلا به سرطان رحم کاهش مییابد.
- دستگاه داخل رحمی: استفاده از یک دستگاه داخل رحمی که به نام IUD شناخته میشود نیز با خطر کمتر سرطان رحم مرتبط است.
داروهایی که خطر ابتلا به سرطان رحم را افزایش میدهند ممکن است خطر ابتلا به سایر بیماریها را کاهش دهند. برعکس، داروهایی که خطر ابتلا به سرطان رحم را کاهش میدهند، ممکن است خطر ابتلا به برخی بیماریها را افزایش دهند. پزشک میتواند به شما کمک کند تا فواید و خطرات بالقوه مصرف داروهای مختلف از جمله ERT، تاموکسیفن یا قرصهای ضد بارداری را بسنجید.
هیپرپلازی رحم
هیپرپلازی رحم یک وضعیت غیر سرطانی است که در آن رحم شما به طور غیرعادی ضخیم میشود. در برخی موارد، خود به خود از بین میرود. در موارد دیگر، ممکن است با HRT یا جراحی درمان شود. نوع درمان HRT برای هیپرپلازی رحم معمولا یک درمان مبتنی بر پروژسترون است، زیرا استروژن میتواند باعث رشد پوشش داخلی شود. در صورتعدم درمان، هیپرپلازی رحم گاهی اوقات به سرطان رحم تبدیل میشو د. شایعترین علامت هیپرپلازی رحم خونریزی غیر طبیعی واژن است.
چاقی و اضافه وزن
با توجه به انجمن سرطان آمریکا (ACS)، زنانی که با وزن اضافی (BMI ۲۵ تا ۲۹.۹) زندگی میکنند، دو برابر بیشتر از زنانی که دارای وزن نیستند، در معرض ابتلا به سرطان رحم هستند. افرادی که دارای چاقی هستند (BMI > ۳۰) بیش از سه برابر بیشتر در معرض خطر ابتلا به این نوع سرطان هستند. این موضوع ممکن است منعکس کننده اثرات چربی بدن بر سطح استروژن باشد. بافت چربی میتواند برخی دیگر از انواع هورمونها (آندروژن ها) را به استروژن تبدیل کند. این موضوع میتواند سطح استروژن را در بدن افزایش دهد و خطر ابتلا به سرطان رحم را افزایش دهد.
دیابت
ACS هشدار میدهد که احتمال ابتلا به سرطان رحم در زنان مبتلا به دیابت نوع ۲ دو برابر بیشتر از زنان بدون دیابت است. با این حال، ماهیت این پیوند نامشخص است. دیابت نوع ۲ در افرادی که با وزن اضافی زندگی میکنند یا دارای چاقی هستند، شایعتر است که این نیز یک عامل خطر برای سرطان رحم است. میزان بالای چاقی در افراد مبتلا به دیابت نوع ۲ ممکن است دلیل افزایش خطر ابتلا به سرطان رحم باشد.
سابقه سرطان
اگر سایر اعضای خانواده شما به سرطان رحم مبتلا شده باشند، ممکن است احتمال ابتلا به سرطان رحم بیشتر باشد. همچنین اگر سابقه خانوادگی سندرم لینچ دارید، در معرض خطر ابتلا به سرطان رحم هستید. این وضعیت به دلیل جهش در یک یا چند ژن ایجاد میشود که برخی از اشتباهات را در رشد سلولی ترمیم میکند.
اگر جهشهای ژنتیکی مرتبط با سندرم لینچ را دارید، خطر ابتلا به انواع خاصی از سرطان از جمله سرطان روده بزرگ و سرطان رحم را کمی افزایش میدهد. بر اساس یک متاآنالیز در سال ۲۰۱۹، سندرم لینچ در حدود ۳ درصد از افرادی یافت شد که قبلا با سرطان رحم زندگی میکردند.
اگر در گذشته سرطان سینه یا سرطان تخمدان داشتهاید، ممکن است خطر ابتلا به سرطان رحم را نیز افزایش دهد. برخی از عوامل خطر برای این سرطانها یکسان هستند. پرتودرمانی روی لگن نیز میتواند احتمال ابتلا به سرطان رحم را افزایش دهد.
آنچه در مورد عوامل خطر باید بدانید
در حالی که این عوامل خطر میتوانند گسترده به نظر برسند، بسیاری از افراد با عوامل خطر خاص هرگز به سرطان رحم مبتلا نمیشوند و برخی افراد بدون هیچ گونه فاکتور خطر میتوانند به آن مبتلا شوند. انجام معاینات منظم و رسیدگی فوری به تغییرات سلامتی با پزشک، دو تا از بهترین روشها برای محافظت از خود در برابر سرطان رحم هستند.
مراحل سرطان رحم چیست؟
با گذشت زمان، سرطان رحم به طور بالقوه میتواند از رحم به سایر قسمتهای بدن گسترش یابد. سرطان بر اساس میزان رشد یا گسترش آن به چهار مرحله طبقهبندی میشود:
- مرحله 1: سرطان فقط در رحم وجود دارد.
- مرحله 2: سرطان در رحم و دهانه رحم وجود دارد.
- مرحله 3: سرطان به خارج از رحم گسترش یافته است، اما تا رکتوم یا مثانه نرسیده است. ممکن است در لوله های فالوپ، تخمدان ها، واژن یا غدد لنفاوی مجاور وجود داشته باشد.
- مرحله 4: سرطان به خارج از ناحیه لگن گسترش یافته است. ممکن است در مثانه، رکتوم یا بافت ها و اندام های دور وجود داشته باشد.
هنگامی که یک فرد مبتلا به سرطان رحم تشخیص داده میشود، مرحله سرطان بر گزینههای درمانی موجود و چشمانداز بلند مدت تأثیر میگذارد. درمان سرطان رحم در مراحل اولیه بیماری آسانتر است.
سرطان رحم چگونه تشخیص داده می شود؟
معاینه اولتراسوند نوعی آزمایش تصویربرداری با استفاده از امواج صوتی برای ایجاد تصاویری از داخل بدن شما است. برای انجام سونوگرافی ترانس واژینال، پزشک یا سایر متخصصان یک پروب سونوگرافی را در واژن شما قرار میدهند. این کاوشگر تصاویر را روی مانیتور ارسال میکند. اگر پزشک شما در طول معاینه اولتراسوند ناهنجاریهایی را تشخیص دهد، ممکن است یک یا چند آزمایش زیر را برای جمع آوری نمونه بافت برای آزمایش تجویز کند:
- بیوپسی رحم: در این آزمایش، پزشک یک لوله انعطافپذیر نازک را از طریق دهانه رحم وارد رحم شما میکند. آنها برای برداشتن یک قطعه کوچک از بافت رحم از طریق لوله، مکش را اعمال میکنند.
- هیستروسکوپی: در این روش، پزشک یک لوله انعطافپذیر نازک با دوربین فیبر نوری را از طریق دهانه رحم وارد رحم شما میکند. آنها از این آندوسکوپ برای بررسی بصری رحم و نمونههای بیوپسی از ناهنجاریها استفاده میکنند.
- اتساع و کورتاژ (D&C): اگر نتایج بیوپسی نامشخص باشد، پزشک ممکن است نمونه دیگری از بافت رحم را با استفاده از D&C جمع آوری کند. برای انجام این کار، دهانه رحم شما را گشاد میکنند و از ابزار خاصی برای خراش دادن بافت رحم استفاده میکنند.
پس از جمع آوری نمونهای از بافت رحم، پزشک آن را برای آزمایش به آزمایشگاه میفرستد. اگر سرطان رحم دارید، احتمالا پزشک آزمایشهای بیشتری را برای اطلاع از گسترش سرطان تجویز میکند. برای مثال، ممکن است آزمایش خون، آزمایش اشعه ایکس یا سایر آزمایشهای تصویربرداری را سفارش دهند.
انواع مختلف سرطان رحم چیست؟
ACS گزارش میدهد که بیشتر موارد سرطان رحم آدنوکارسینوم است که سرطانهایی هستند که از بافت غده ایجاد میشوند. اشکال کمتر شایع سرطان رحم عبارتند از:
- کارسینوسارکوم رحم (CS)
- سرطان سلولی فلسی
- کارسینوم سلول کوچک
- کارسینوم انتقالی
- سرطان سروز
انواع مختلف سرطان رحم به دو نوع اصلی طبقهبندی میشوند:
- نوع 1 تمایل به رشد نسبتا آهسته دارد و به سرعت به سایر بافت ها گسترش نمی یابد.
- نوع 2 تهاجمی تر است و احتمال انتشار آن در خارج از رحم بیشتر است.
سرطان رحم نوع ۱ شایعتر از نوع ۲ است. همچنین درمان آنها آسانتر است.
راه های درمان سرطان رحم چیست؟
چندین گزینه درمانی برای سرطان رحم وجود دارد. برنامه درمانی توصیه شده توسط پزشک به نوع و مرحله سرطان و همچنین سلامت کلی و ترجیحات شخصی شما بستگی دارد. مزایا و خطرات احتمالی مرتبط با هر گزینه درمانی وجود دارد. پزشک میتواند به شما در درک مزایا و خطرات احتمالی هر رویکرد کمک کند.
عمل جراحی
سرطان رحم اغلب با نوعی جراحی به نام هیسترکتومی درمان میشود. در طول هیسترکتومی، جراح رحم را برمی دارد. همچنین آنها ممکن است تخمدانها و لولههای فالوپ را در روشی به نام سالپنگو اوفورکتومی دوطرفه (BSO) بردارند. هیسترکتومی و BSO معمولا در طول یک عمل انجام میشوند.
جراح برای اطلاع از گسترش سرطان، غدد لنفاوی مجاور را نیز برمی دارد. این موضوع به عنوان دیسکسیون غدد لنفاوی یا لنفادنکتومی شناخته میشود. اگر سرطان به سایر نواحی بدن گسترش یافته باشد، جراح ممکن است جراحیهای بیشتری را توصیه کند.
پرتو درمانی
پرتودرمانی از پرتوهای پرانرژی برای از بین بردن سلولهای سرطانی استفاده میکند. دو نوع اصلی پرتو درمانی برای درمان سرطان رحم استفاده میشود:
- پرتودرمانی خارجی: یک دستگاه خارجی پرتوهای پرتوهای خارج از بدن را بر روی رحم متمرکز میکند.
- پرتودرمانی داخلی: مواد رادیواکتیو در داخل بدن، در واژن یا رحم قرار میگیرند. این موضوع به عنوان براکی تراپی نیز شناخته میشود.
پزشک ممکن است یک یا هر دو نوع پرتودرمانی را پس از جراحی توصیه کند. این موضوع میتواند به کشتن سلولهای سرطانی کمک کند که ممکن است بعد از جراحی باقی بمانند. در موارد نادر، ممکن است پرتودرمانی را قبل از جراحی توصیه کنند. این امر میتواند به کوچک کردن تومورها کمک کند تا برداشتن آنها آسانتر شود. اگر به دلیل سایر شرایط پزشکی یا سلامت کلی ضعیف نمیتوانید عمل جراحی انجام دهید، ممکن است پزشک پرتودرمانی را به عنوان درمان اصلی شما توصیه کند.
شیمی درمانی
شیمی درمانی شامل استفاده از داروها برای از بین بردن سلولهای سرطانی است. برخی از انواع شیمی درمانی شامل یک دارو است، در حالی که برخی دیگر شامل ترکیبی از داروها است. بسته به نوع شیمی درمانی که دریافت میکنید، داروها ممکن است به شکل قرص باشند یا از طریق وریدی (IV) داده شوند. پزشک شما ممکن است شیمی درمانی را برای سرطان رحم توصیه کند که به سایر قسمتهای بدن گسترش یافته یا پس از درمان قبلی برگشته است.
درمان هدفمند و ایمونوتراپی
یک روش نسبتا جدید برای درمان سرطان رحم شامل درمان هدفمند است که درمان با داروهایی است که برای هدف قرار دادن تغییرات خاصی در سلولهای سرطانی ساخته شدهاند. فقط تعداد کمی از این داروهای درمان هدفمند در حال حاضر در دسترس هستند، زیرا بسیاری از آنها هنوز در آزمایشات بالینی در حال مطالعه هستند.
ایمونوتراپی یکی دیگر از رویکردهای فردیتر است و شامل درمان با داروهایی است که به سیستم ایمنی شما کمک میکند سلولهای سرطانی را شناسایی کرده و از بین ببرد. گاهی اوقات، درمانهای هدفمند و ایمونوتراپی همراه با یکدیگر یا با شیمی درمانی استفاده میشود.
هورمون درمانی
هورمون درمانی شامل استفاده از هورمونها یا داروهای مسدود کننده هورمون برای تغییر سطح هورمونهای بدن است. این موضوع میتواند به کند کردن رشد سلولهای سرطانی رحم کمک کند. پزشک شما ممکن است هورمون درمانی را برای مرحله III یا مرحله چهارم سرطان رحم توصیه کند. همچنین آنها ممکن است آن را برای سرطان رحم توصیه کنند که پس از درمان بازگشته است. هورمون درمانی اغلب با شیمی درمانی ترکیب میشود.
حمایت عاطفی

همچنین ممکن است پزشک شما را برای مشاوره به یک متخصص سلامت روان ارجاع دهد. درمان یک به یک یا گروهی ممکن است به شما در مدیریت اثرات روانی و اجتماعی زندگی با سرطان کمک کند.
چگونه می توانیم خطر ابتلا به سرطان رحم را کاهش دهیم؟
برخی از کارها ممکن است به شما در کاهش خطر ابتلا به سرطان رحم کمک کنند:
- کاهش وزن: اگر پزشک شما آن را توصیه کرده است، کاهش وزن و حفظ آن کاهش وزن میتواند خطر ابتلا به سرطان رحم را کاهش دهد و همچنین میتواند خطر بازگشت هر نوع سرطان را کاهش دهد.
- ورزش منظم داشته باشید: فعالیت بدنی منظم با کاهش خطر ابتلا به سرطان رحم مرتبط است.
- به دنبال درمان برای خونریزی غیر طبیعی واژن باشید: اگر دچار خونریزی غیرطبیعی واژینال شدید، با پزشک متخصص قرار ملاقات بگذارید. اگر خونریزی ناشی از هیپرپلازی رحم است، از پزشک خود در مورد گزینههای درمانی سوال کنید.
- مزایا و معایب هورمون درمانی را در نظر بگیرید: اگر به استفاده از HRT فکر میکنید، از پزشک خود در مورد فواید و خطرات بالقوه استفاده از استروژن به تنهایی در مقابل ترکیبی از استروژن و پروژسترون سوال کنید.
- از پزشک خود در مورد مزایای بالقوه داروهای ضد بارداری بپرسید: قرصهای ضد بارداری و دستگاههای داخل رحمی (IUD) با کاهش خطر سرطان رحم مرتبط هستند. پزشک میتواند به شما کمک کند تا در مورد مزایا و خطرات بالقوه استفاده از این داروهای ضد بارداری مطلع شوید.
- در صورت داشتن سابقه سندرم لینچ به پزشک خود اطلاع دهید: اگر خانواده شما سابقه سندرم لینچ را دارند، ممکن است پزشک آزمایش ژنتیک را توصیه کند. اگر سندرم لینچ دارید، ممکن است شما را تشویق کنند که رحم، تخمدانها و لولههای فالوپ خود را برای جلوگیری از ایجاد سرطان در آن اندامها خارج کنید.
- سابقه خانوادگی خود را از نظر سرطان بررسی کنید: اگر متوجه شدهاید که سابقه خانوادگی شما شامل خوشههایی از انواع خاصی از سرطانها (مانند سرطان تخمدان یا روده بزرگ) است، از پزشک خود بپرسید که آیا آزمایش ژنتیک ایده خوبی است یا خیر.
سخن پایانی
اگر نشانهای دارید که میتواند علائم سرطان رحم یا سایر بیماریهای زنانه باشد، با پزشک خود قرار ملاقات بگذارید. تجربه خونریزی غیرطبیعی واژینال معمولا علامت اصلی سرطان رحم است، اما این میتواند نشانهای از شرایط سلامتی خوش خیمتر نیز باشد. همیشه بهتر است که تغییرات در سلامتی خود را زودتر از موعد بررسی کنید، زیرا وقتی نوبت به بسیاری از سرطانها مانند سرطان رحم میرسد، تشخیص زودهنگام و درمان ممکن است به بهبود چشمانداز بلندمدت شما کمک کند.




